Haben Sie schon einmal von einer Krankheit gehört, die keinen Anfang hat? Das ist Bluthochdruck. Tatsächlich können sich Menschen, die an dieser Krankheit leiden, nicht erinnern, wann und wie alles begann. Dies liegt daran, dass es sich auf besondere Weise entwickelt. Aber das Wichtigste zuerst.
Noch einmal zur Hauptsache.
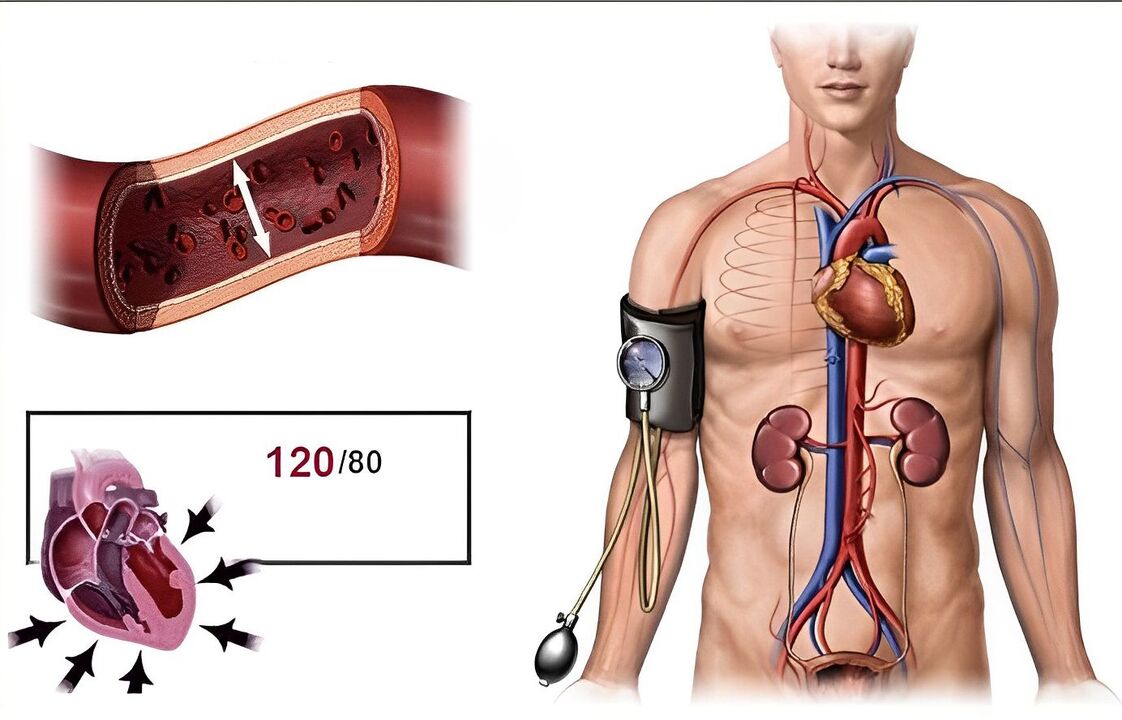
Der Blutdruck in den arteriellen Gefäßen des Menschen wird als arteriell bezeichnet. Es gibt:
- Systolisch (oben): Zeigt den Blutdruck zum Zeitpunkt der Herzkontraktion an.
- Diastolisch (niedriger): Zeigt den Blutdruck zum Zeitpunkt der Herzerschlaffung an.
Als normaler Blutdruck (BP) wird ein Wert von 120/80 mmHg angesehen. Das bedeutet nicht, dass sie immer so sein müssen. Die Indikatoren können bei körperlichem und emotionalem Stress, klimatischen Veränderungen und einigen physiologischen Bedingungen zunehmen oder abnehmen. Diese Reaktion des Körpers ist von der Natur speziell auf eine optimale Nutzung der körpereigenen Ressourcen ausgelegt. Sobald der körperliche und psycho-emotionale Stress abgebaut ist, normalisiert sich der Blutdruck, der von verschiedenen Systemen (endokrines, zentrales und autonomes Nervensystem, Nieren) reguliert wird, wieder. Wenn bei Ihnen ein ständiger Blutdruckanstieg auftritt und dieser über einen ausreichend langen Zeitraum anhält, gibt es Grund, sich ernsthaft Gedanken über Ihre Gesundheit zu machen.
Und es geht um sie
Bluthochdruck, Bluthochdruck, Hypertonie ist ein anhaltender Blutdruckanstieg, der zu einer Störung der Struktur und Funktion der Arterien und des Herzens führt.Wissenschaftler gehen davon aus, dass die Veränderungen der Indikatoren bis zu 10 mm Hg betragen. Art. , erhöhen das Risiko, schwere Krankheiten zu entwickeln. Herz, Gehirn, Blutgefäße und Nieren leiden am meisten. Sie werden „Zielorgane" genannt, weil sie den Schlag abfangen.
Moderne Klassifikationen der arteriellen Hypertonie basieren auf zwei Prinzipien: der Höhe des Blutdrucks und Anzeichen einer Schädigung der Zielorgane.
Klassifizierung der Blutdruckwerte.
Nach dieser 1999 von der WHO verabschiedeten Klassifikation gehören folgende Indikatoren zur Kategorie „normaler" Blutdruck:
- Optimal: weniger als 120/80 mmHg. Kunst.
- Normal: weniger als 130/85 mm Hg.
- Normal erhöht – 130–139/85–89 mm Hg.
Und die Indikatoren für Bluthochdruck werden nach Grad klassifiziert:
- 1. Grad (leichte Hypertonie): 140-159/90-99 mmHg.
- 2. Grad (mäßiger Bluthochdruck) – 160–179/100–109 mmHg.
- Stufe 3 (schwerer Bluthochdruck): 180 und mehr/110 und mehr
- Borderline-Hypertonie: 140-149/90 und weniger. (Dabei kommt es zu einem episodischen Anstieg des Blutdrucks, gefolgt von seiner spontanen Normalisierung).
- Isolierte systolische Hypertonie: 140 und mehr/90 und weniger. (Der systolische Blutdruck ist erhöht, der diastolische Blutdruck bleibt jedoch normal. )
Klassifikation der arteriellen Hypertonie.
Die von Experten der Weltgesundheitsorganisation und der International Society of Hypertension (1993, 1996) empfohlene Klassifizierung lautet wie folgt:
Stadium I: keine Veränderungen der „Zielorgane".
Stadium II – Störungen treten in einem oder mehreren „Zielorganen" auf, eine hypertensive Krise ist möglich.
Stadium III – es werden komplexe Veränderungen in den „Zielorganen" beobachtet, die Wahrscheinlichkeit eines Schlaganfalls, einer Schädigung des Sehnervs, eines Herzinfarkts sowie eines Herz- und Nierenversagens steigt.
Über Primär und Sekundär
Abhängig von seiner Genese (Herkunft) kann es zu Bluthochdruck kommen
- Primär (wesentlich)– Der Blutdruck steigt ohne offensichtliche Ursache.
- Sekundär (symptomatisch)– Erhöhter Blutdruck wird mit einer bestimmten Krankheit in Verbindung gebracht und ist eines der Symptome.
Eine arterielle Hypertonie vom essentiellen Typ tritt in 90–95 % der Fälle auf. Die direkte Ursache der primären Hypertonie ist noch nicht geklärt, es gibt jedoch viele Faktoren, die das Risiko ihrer Entwicklung deutlich erhöhen. Sie sind uns allen sehr vertraut:
- Körperliche Inaktivität (sitzende Lebensweise);
- Fettleibigkeit (85 % der übergewichtigen Menschen leiden an essentieller Hypertonie);
- Nachlass;
- Hoher Cholesterinspiegel;
- Kaliummangel (Hypokaliämie);
- Mangel an Vitamin D;
- Empfindlichkeit gegenüber Salz (Natrium);
- Übermäßiger Alkoholkonsum;
- Vom Rauchen;
- Stress.
Was die sekundäre arterielle Hypertonie angeht, kann in diesem Fall der Ursprung des Problems identifiziert werden, da Hypertonie eine Folge bestimmter pathologischer Zustände und Erkrankungen ist, die mit bestimmten Organen verbunden sind, die an der Regulierung des Drucks beteiligt sind. Bei Bluthochdruckpatienten wird es in 5–10 % der Fälle diagnostiziert.
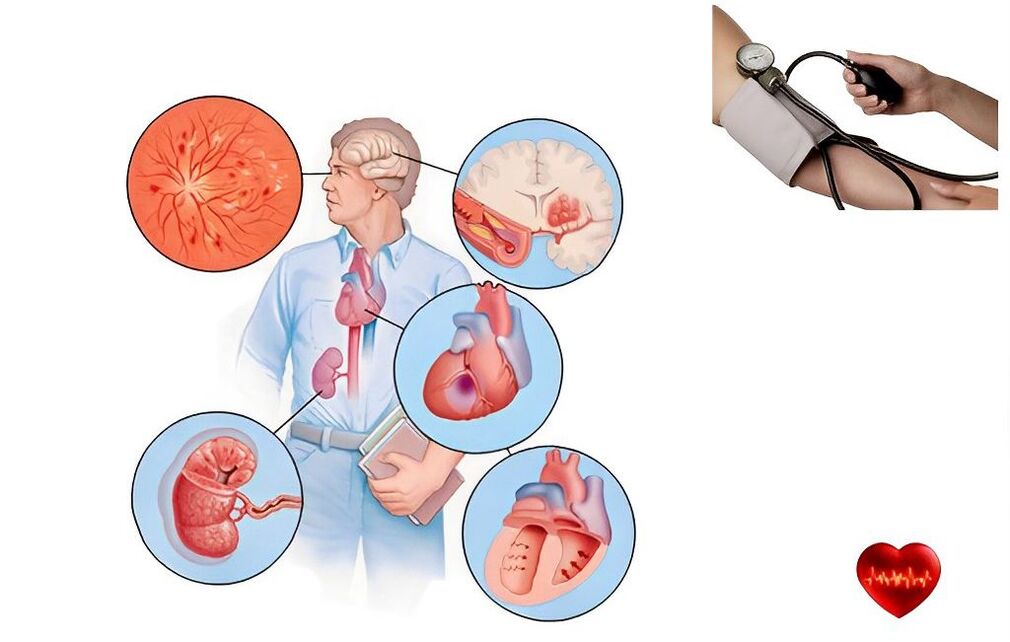
Eine symptomatische Hypertonie kann sich aus renalen, kardiovaskulären, neurogenen, endokrinen und pharmakologischen Gründen entwickeln.
Chronische Pyelonephritis, polyzystische Nierenerkrankung, atherosklerotische Schädigung der Nierengefäße, Urolithiasis, Zysten, Verwachsungen und Tumore können die Ursache einer renalen arteriellen Hypertonie sein. Arteriosklerose der Aorta und Insuffizienz der Aortenklappe verursachen kardiovaskuläre Hypertonie. Hirndruck, entzündliche Erkrankungen des Zentralnervensystems und Polyneuritis tragen zur Entstehung einer neurogenen Hypertonie bei.
Endokrine Erkrankungen entstehen als Folge des Conn-Syndroms, der Itsenko-Cushing-Krankheit, der Akromegalie, der Hypothyreose, der Hyperthyreose und des Hyperparathyreoidismus. Eine medikamenteninduzierte arterielle Hypertonie ist mit der Einnahme von nichtsteroidalen Antirheumatika, Kontrazeptiva, Antidepressiva und Amphetaminen verbunden.
Abhängig von der Ursache für die Entstehung einer sekundären Hypertonie werden beim Blutdruck eine Reihe von Merkmalen beobachtet. Beispielsweise steigt bei Nierenerkrankungen der diastolische Wert stärker an, bei Störungen der Blutbewegung durch die Gefäße steigt der systolische Wert und bei Schäden an Organen des endokrinen, arteriellen Systems . Bluthochdruck wird systolisch-diastolischer Natur.
Pulmonale Hypertonie
Hoher Blutdruck ist für den menschlichen Körper unversöhnlich. Die kleinste Fehlfunktion Ihres Systems ist mit hypertensiven Komplikationen verbunden. Beispielsweise sollte der Druck im Ruhezustand im Stamm der Lungenarterie 25 mm Hg nicht überschreiten. Kunst. Ist der Indikator höher, spricht man von pulmonaler Hypertonie (auch pulmonale Hypertonie genannt).
Es hat vier Grade:
- PH im Stadium I: 25 bis 50 mm Hg.
- II PH-Grad – von 51 bis 75 mm Hg.
- III PH-Grad – von 76 bis 110 mm Hg.
- PH-Grad IV: mehr als 110 mm Hg.
- Es kann auch primär und sekundär sein.
Bei der primären pulmonalen Hypertonie handelt es sich um eine sehr seltene Erkrankung unbekannter Ätiologie, die bei 0, 2 % der Herzpatienten auftritt.
Sekundäre PH ist eine Folge chronischer Probleme der Lunge und des Herzens: akute Thromboembolie des Lungenstamms und wiederkehrende Thromboembolie, wenn kleine Äste der Lungenarterie betroffen sind, Bronchospasmen, Bronchitis, Thrombose der Lungenvenen, Mitralherzerkrankung, Herzinsuffizienz Ventrikel links, Hypoventilation bei Fettleibigkeit usw.
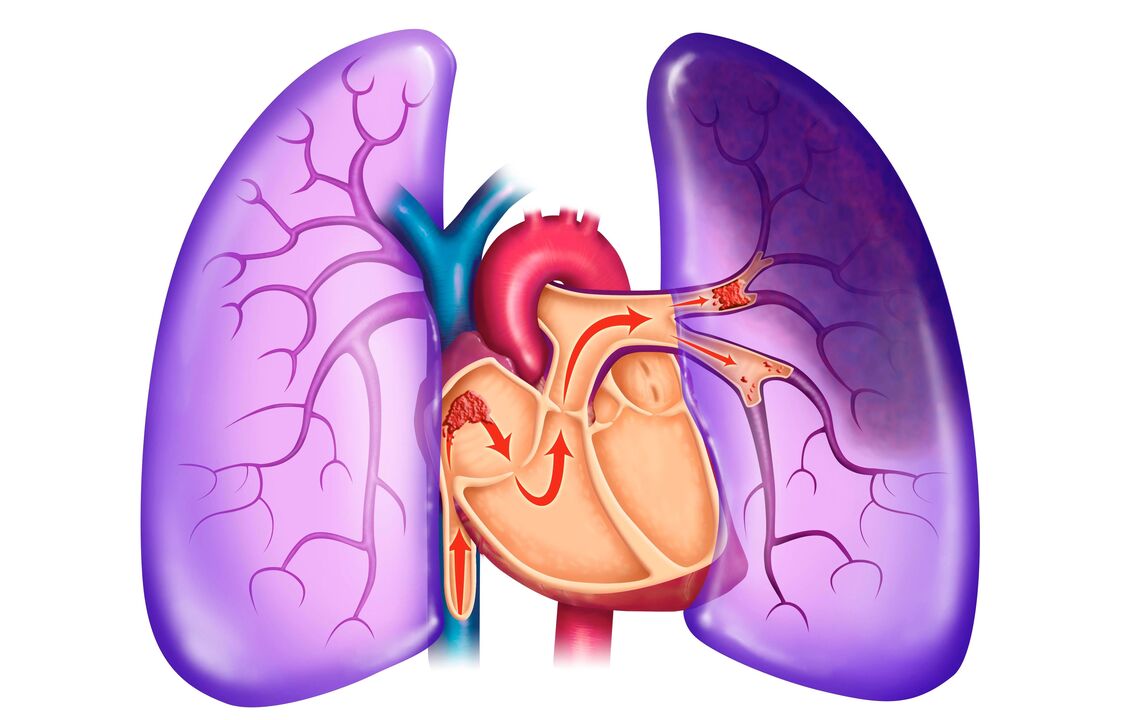
Es wird angenommen, dass sich diese Art von Bluthochdruck aufgrund von reflektorischen Gefäßkrämpfen als Reaktion auf Hypoventilation (langsames, flaches Atmen) oder erhöhten Druck im linken Vorhof und in den Lungenvenen entwickelt. Mechanische Faktoren können nicht ausgeschlossen werden: Kompression und Verschluss von Blutgefäßen, Verdickung ihrer Wände aufgrund interatrialer Kommunikation. Pulmonale Hypertonie erschwert Prozesse im rechten Herzen und führt zu Rechtsherzversagen.
Symptome von HP
- Dyspnoe;
- Der Husten ist nicht produktiv;
- Angina pectoris;
- Ohnmacht;
- Ödeme (peripher) in den Beinen.
Hier ist es angebracht, einen kleinen wichtigen Exkurs zu machen. Kommt es bei einer Person im Liegen (z. B. im Schlaf) plötzlich zu Atemnot, liegt höchstwahrscheinlich eine pulmonalvenöse Hypertonie vor, da diese in der Regel bei pulmonaler Hypertonie nicht beobachtet wird.
Heutzutage ist eine Hypertonie des Lungenkreislaufs recht einfach zu diagnostizieren. Es ist wichtig, eine wirksame medikamentöse Behandlung der Grunderkrankung durchzuführen, nur dann ist eine Normalisierung des Blutdrucks möglich.
Vasorenale Hypertonie
Bei der vasorenalen arteriellen Hypertonie handelt es sich um eine sekundäre Hypertonie, die durch eine unzureichende Blutversorgung der Nieren aufgrund einer eingeschränkten Durchlässigkeit der Nierenarterien verursacht wird. Diese Art von Erkrankung wird in 1–5 % der Fälle bei Patienten mit Bluthochdruck festgestellt.
Die Gründe können sein:
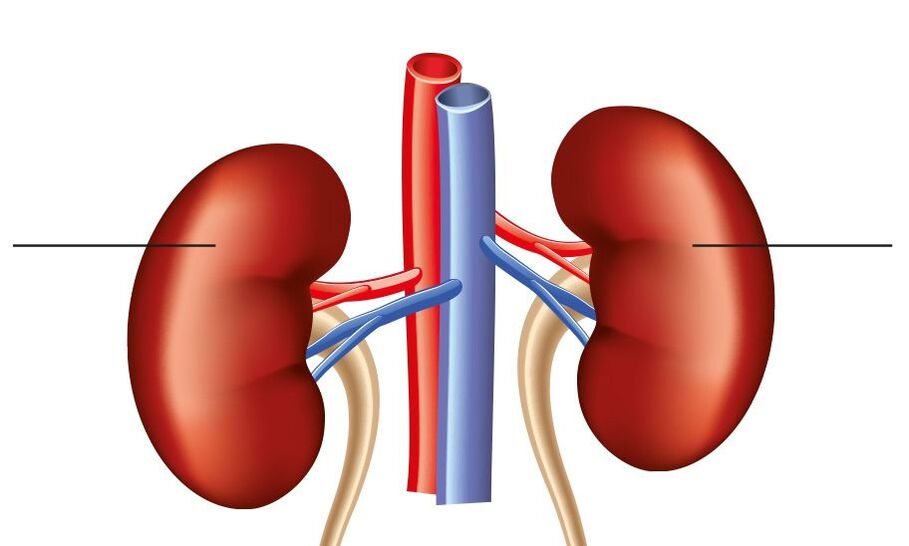
Nierenarterienstenose aufgrund von Arteriosklerose, die Bluthochdruck verursacht.
- Arteriosklerose (in 65–75 % der Fälle von renovaskulärer Hypertonie);
- fibromuskuläre Dysplasie;
- Aneurysma der Nierenarterie (Vorwölbung);
- Nierenarterienthrombose;
- Kompression der Nierengefäße (von außen);
- Trauma der Nierenarterie mit nachfolgender Thrombose.
In der Regel verläuft die renovaskuläre Hypertonie unbemerkt und schreitet über einen längeren Zeitraum voran. Hoher Blutdruck ist eines der ersten Anzeichen. Darüber hinaus ist der Bluthochdruck persistierend und spricht nicht auf eine konservative Behandlung an. Die Patienten leiden unter Kopfschmerzen, Schmerzen im Herzbereich, klagen über Tinnitus, Schweregefühl im Kopf, verschwommenes Sehen und Herzrasen. Je früher eine qualitativ hochwertige Diagnose gestellt wird, desto erfolgreicher wird die Behandlung sein. Es umfasst sowohl den Einsatz wirksamer Medikamente als auch einen chirurgischen Eingriff unter Berücksichtigung der Ätiologie, Prävalenz und Lage der Verstopfung der Nierenarterien.
Diastolische Hypertonie
Wir wissen, dass der niedrigste Blutdruck (diastolisch) gleichzeitig mit der Entspannung des Herzens gemessen wird. Gleichzeitig wird der Herzmuskel mit Blut versorgt. Deshalb wird dieser Druck auch Herzdruck genannt. In der Regel entsprechen höhere Unterwerte höheren Oberwerten, was in gewisser Weise einem Bluthochdruck entspricht. Es kommt vor, dass bei normalen systolischen Druckwerten der diastolische Druck hoch ist. Zum Beispiel 120/105. Dieser Blutdruck mit einer Differenz zwischen den Werten von 15 bis 20 Einheiten wird als isolierter diastolischer Blutdruck bezeichnet.
Selbst wenn es erkannt wird, wird ihm kaum Beachtung geschenkt, da wir es gewohnt sind, uns hauptsächlich auf den systolischen Blutdruck zu konzentrieren. Eine isolierte diastolische Hypertonie ist sehr gefährlich, da das Herz einer ständigen Belastung ausgesetzt ist. Der Blutfluss wird gestört, die Wände der Blutgefäße verlieren ihre Elastizität, was zur Bildung von Blutgerinnseln und Veränderungen im Herzmuskel führt. Hohe Werte des diastolischen Blutdrucks sind normalerweise Symptome von Nierenerkrankungen, Erkrankungen des endokrinen Systems, Herzfehlern und verschiedenen Tumoren.
Wenn eine Person einen diastolischen Blutdruck von mehr als 105 mmHg hat, ist das Risiko eines Herzinfarkts fünfmal höher und das Risiko eines hämorrhagischen Schlaganfalls zehnmal höher als bei Menschen mit einem niedrigeren normalen Blutdruck. Erschreckende Zahlen. Daher ist es sehr wichtig, rechtzeitig einen Arzt aufzusuchen, um mit der Behandlung dieser Art von Bluthochdruck zu beginnen. Heutzutage erfordert die Medizin eine vollständige Einnahme von Medikamenten, da eine Wunderpille gegen diese Krankheit noch nicht erfunden wurde.
Die Welt der Kindheit unter Druck
Leider ist Bluthochdruck mittlerweile eine Kinderkrankheit. Die Prävalenz liegt verschiedenen Quellen zufolge zwischen 3 und 25 %. Wenn Bluthochdruck in den ersten Lebensjahren selten auftritt, unterscheiden sich die Indikatoren bei Jugendlichen nicht wesentlich von denen bei Erwachsenen. Am häufigsten sprechen wir von sekundärer arterieller Hypertonie, die auf Probleme im Körper des Kindes hinweist. Es ist zu beachten, dass Nierenpathologien vorherrschen.
Wenn das Kind keine Krankheiten hat, die eine symptomatische Hypertonie verursachen, halte ich einen Bluthochdruck für unerlässlich. Seine Ätiologie ist hauptsächlich mit der Vererbung verbunden.
Weitere Risikofaktoren sind:
- Persönliche Merkmale des Kindes (Misstrauen, Ängste, Ängste, Neigung zu Depressionen);
- Ständiger psycho-emotionaler Stress (Konflikte in der Schule, in der Familie);
- Merkmale der Stoffwechselprozesse des Körpers;
- Zunahme des Körpergewichts;
- Körperliche Inaktivität;
- Vom Rauchen;
- Zustand der Umwelt.
Bei rechtzeitigem Behandlungsbeginn endet die primäre Hypertonie mit einer vollständigen Genesung.

Eltern sollten ihren Kindern mehr Aufmerksamkeit schenken. Über einen längeren Zeitraum macht sich Bluthochdruck möglicherweise nicht bemerkbar. Keine einzige Beschwerde eines Kindes über seinen körperlichen Zustand, keine einzige Manifestation von Unbehagen sollte unbemerkt bleiben. Es ist sehr wichtig, von Zeit zu Zeit Ihren Blutdruck zu messen. Die folgenden Indikatoren gelten als normal:
- Neugeborene: 60–96/40–50 mmHg;
- 1 Jahr – 90–112/50–74 mmHg;
- 2–3 Jahre – 100–112/60–74 mmHg;
- 3–5 Jahre – 100–116/60–76 mmHg;
- 6–9 Jahre – 100–122/60–78 mmHg;
- 10–12 Jahre – 100–126/70–82 mmHg;
- 13–15 Jahre – 110–136/70–86 mmHg.
Wenn Ihr Blutdruck vom Normalwert abweicht, sollten Sie einen Kardiologen aufsuchen. Er wird auf jeden Fall eine umfassende Untersuchung anordnen und die notwendigen Empfehlungen zur Ernährung und nichtmedikamentösen Behandlung geben, um künftigen schweren Erkrankungen vorzubeugen.
die ersten Glocken
Lassen Sie uns über die allgemeinen Symptome von Bluthochdruck sprechen. Viele Menschen rechtfertigen ihre Krankheit oft damit, dass sie müde seien und der Körper bereits volle Signale gebe, endlich auf seine Gesundheit zu achten. Tag für Tag führt Bluthochdruck, der den menschlichen Körper systematisch zerstört, zu schwerwiegenden Komplikationen und schwerwiegenden Folgen. Ein plötzlicher Herzinfarkt oder ein unerwarteter Schlaganfall ist leider ein trauriges Muster. Nicht diagnostizierter Bluthochdruck kann einen Menschen „stillschweigend töten".
Die folgenden Zahlen laden zum Nachdenken ein. Für Menschen mit hohem Blutdruck:
Schäden an Blutgefäßen in den Beinen treten 2-mal häufiger auf.
Eine koronare Herzkrankheit entwickelt sich viermal häufiger.
Schlaganfälle treten siebenmal häufiger auf.
Aus diesem Grund ist es sehr wichtig, Ihren Arzt aufzusuchen, wenn Sie sich Sorgen machen über:
- Regelmäsige Kopfschmerzen;
- Schwindel;
- Pulsierende Empfindungen im Kopf;
- „Schwimmer" in den Augen und Geräusche in den Ohren;
- Tachykardie (schneller Herzschlag);
- Schmerzen im Herzbereich;
- Übelkeit und Schwäche;
- Schwellung der Extremitäten und Schwellung des Gesichts am Morgen;
- Taubheitsgefühl der Extremitäten;
- Unerklärliches Angstgefühl;
- Reizbarkeit, Sturheit, Wechsel von einem Extrem ins andere.
Was übrigens den letzten Punkt betrifft: Hoher Blutdruck hinterlässt deutliche Spuren in der menschlichen Psyche. Es gibt sogar einen speziellen medizinischen Begriff „hypertensiver Charakter". Wenn es einer Person also plötzlich schwerfällt, zu kommunizieren, versuchen Sie nicht, sie zum Besseren zu verändern. Der Grund liegt in der Krankheit, die behandelt werden muss.
Es sollte beachtet werden, dass Bluthochdruck das Leben erheblich verkürzen kann, wenn ihm nicht die gebührende Aufmerksamkeit geschenkt wird.
Wie kann man immer länger leben?
Es ist notwendig, die Behandlung von Bluthochdruck mit einer Änderung des Lebensstils und einer nichtmedikamentösen Therapie zu beginnen. (Ausnahme ist das sekundäre Hypertonie-Syndrom. In solchen Fällen wird auch die Behandlung der Krankheit verordnet, deren Symptom Bluthochdruck ist. )
Nun muss auf eine wichtige Nuance hingewiesen werden. Alle Aspekte der nichtmedikamentösen Therapie, die im Folgenden besprochen werden, beziehen sich auf die Sekundärprävention der arteriellen Hypertonie. Es wird Patienten empfohlen, bei denen bereits Bluthochdruck diagnostiziert wurde, um Komplikationen vorzubeugen. Wer sich nicht in die Riege der Bluthochdruckpatienten einreihen möchte, muss sich lediglich mit der Primärprävention befassen, die die Vorbeugung dieser heimtückischen Krankheit beinhaltet und die gleichen Ansätze der nichtmedikamentösen Therapie umfasst.

Täglich mäßige körperliche Aktivität.
Regelmäßige Bewegung senkt nachweislich den systolischen und diastolischen Blutdruck um 5 bis 10 mmHg. Kunst. Versuchen Sie, mindestens dreimal pro Woche 30 bis 45 Minuten lang Sport zu treiben. Wir sprechen hier nicht von anstrengenden Trainingseinheiten. Sie können spazieren gehen, in einem Teich oder Pool schwimmen, Fahrrad fahren und sogar einfach nur zum Spaß im Garten arbeiten. Diese unterhaltsamen Aktivitäten unterstützen das Herz-Kreislauf-System, regen Stoffwechselprozesse an und helfen, den Cholesterinspiegel zu senken.
Günstige Arbeits- und Ruhezeiten.
Sehr oft empfehlen Ärzte, körperliche Aktivität mit Entspannungs- und Entspannungsphasen abzuwechseln. Das Lesen Ihrer Lieblingsliteratur, das Hören angenehmer Musik und das Einlegen zusätzlicher Nickerchen während des Tages können viele Vorteile bieten. Bei Einhaltung der Kur normalisieren sich die Funktionen des Nervensystems und die Gefäßreaktionen.
Hören Sie auf zu rauchen und Alkohol zu trinken
Aus irgendeinem Grund führt das Beispiel eines armen Pferdes, das an einem Tropfen Nikotin stirbt, dazu, dass nur wenige Menschen an einem weiteren Zug sterben. Aber diese Leidenschaft zerstört den Körper wirklich. Nikotin lässt das Herz schneller schlagen und führt zu Gefäßkrämpfen. Dies erschwert die Funktion eines lebenswichtigen Organs erheblich. Raucher haben ein doppelt so hohes Risiko, an Herz-Kreislauf-Erkrankungen zu sterben. Diese Sucht erhöht das Risiko, an Arteriosklerose zu erkranken, deutlich. Selbst wenn sich der Blutdruck wieder normalisiert hat, besteht für Menschen, die weiterhin rauchen, weiterhin ein erhöhtes Risiko für eine koronare Herzkrankheit. Es ist einfach notwendig, diese Gewohnheit aufzugeben!
Sie sollten Ihre Einstellung zum Alkohol überdenken. Es gibt eine „beruhigende" Meinung, dass seine Verwendung die Blutgefäße erweitert. Tatsächlich geschieht dies für kurze Zeit, dann kommt es jedoch zu einem längeren Krampf. Dieses „Spiel der Blutgefäße" zwischen Ausdehnung und Kontraktion erschwert die Arbeit der Nieren erheblich. Sie beginnen schlechter zu filtern und das Blut von schädlichen Stoffwechselprodukten zu reinigen. Denken Sie darüber nach: Lohnt es sich, Ihre Gesundheit zu riskieren?
Gewichtsnormalisierung
Man muss es im Auge behalten! Wissenschaftler haben einen engen Zusammenhang zwischen erhöhtem Blutdruck und Übergewicht nachgewiesen. Es stellt sich heraus, dass der systolische Blutdruck um 5, 4 mmHg sinkt, wenn man 5 zusätzliche Kilo verliert. Art. Und diastolisch, in 2, 4 mm Hg. Kunst. Kunst. Sie sollten die Aufnahme von Salz, Fetten und leicht verdaulichen Kohlenhydraten einschränken. Die Ernährung sollte mehr fettarme, pflanzliche Milchprodukte enthalten.
Es gibt zwei Möglichkeiten, das Gewicht zu normalisieren:
- Reduzieren Sie den Kaloriengehalt von Lebensmitteln;
- Energiekosten erhöhen.
Nur wenn eine nicht-pharmakologische Therapie wirkungslos ist, wird sie durch eine pharmakologische Behandlung ergänzt.
Wichtig!Nur ein Arzt kann auf der Grundlage der Ergebnisse der vorläufigen Diagnose dieses oder jenes Medikament verschreiben, das zur Senkung des Blutdrucks beiträgt und sich positiv auf Risikofaktoren auswirkt. Das medizinische Prinzip von Nolinocere („keinen Schaden anrichten") ist auch für diejenigen relevant, die versuchen, sich an pharmakologischen Amateuraktivitäten zu beteiligen.
Pharmakologische Behandlung von Bluthochdruck.

Diuretika (Diuretika)
Diese Medikamente haben sich als sehr wirksame Medikamente erwiesen, die sich positiv auf das Herz-Kreislauf-System auswirken und von den Patienten gut vertragen werden. Am häufigsten beginnen sie mit der Behandlung von Bluthochdruck, sofern keine Kontraindikationen in Form von Diabetes und Gicht vorliegen.
Sie erhöhen die Menge an Urin, die der Körper ausscheidet, wodurch überschüssiges Wasser und Natrium ausgeschieden werden. Diuretika werden oft in Kombination mit anderen blutdrucksenkenden Medikamenten verschrieben.
Alphablocker
Die Medikamente weisen eine hohe Verträglichkeit auf. Sie wirken sich günstig auf das Lipidprofil des Blutplasmas aus, haben keinen Einfluss auf den Blutzuckerspiegel, senken den Blutdruck ohne nennenswerten Anstieg der Herzfrequenz, haben aber eine sehr wichtige Nebenwirkung. Der sogenannte First-Dosis-Effekt, bei dem beim Übergang von der horizontalen in die vertikale Position Schwindel und Bewusstlosigkeit möglich sind. Um eine orthostatische Hypotonie (so wird dieser Zustand genannt) zu vermeiden, sollten Sie bei der ersten Einnahme von Alphablockern zunächst die Diuretika absetzen, das Medikament in der Mindestdosis einnehmen und versuchen, dies vor dem Zubettgehen zu tun.
Betablocker
Alle aufgeführten Medikamente sind sehr wirksam und sicher. Sie blockieren den Einfluss des Nervensystems auf das Herz und verringern die Häufigkeit seiner Kontraktionen. Dadurch verlangsamt sich der Herzschlag, er beginnt sparsamer zu arbeiten und der Blutdruck sinkt.
Angiotensin-Converting-Enzym (ACE)-Hemmer
Diese Medikamente sind sehr wirksam. Sie werden von den Patienten gut vertragen. ACE-Hemmer verhindern die Bildung von Angiotensin II, einem Hormon, das eine Gefäßverengung verursacht. Dadurch erweitern sich die peripheren Blutgefäße, das Herz wird leichter und der Blutdruck sinkt. Durch die Einnahme dieser Medikamente wird das Risiko einer Nephropathie aufgrund von Diabetes mellitus, morphofunktioneller Veränderungen und des Todes bei Menschen mit Herzinsuffizienz verringert.
Angiotensin-II-Antagonisten
Ziel dieser Medikamentengruppe ist es, das oben genannte Angiotensin II zu blockieren. Sie werden in Fällen verschrieben, in denen eine Behandlung mit Angiotensin-Converting-Enzym-Hemmern aufgrund ähnlicher Eigenschaften der Arzneimittel nicht möglich ist. Sie neutralisieren auch die Wirkung von Angiotensin II auf die Blutgefäße, fördern deren Erweiterung und senken den Blutdruck. Es ist erwähnenswert, dass diese Medikamente in einigen Fällen wirksamer sind als ACE-Hemmer.
Calciumantagonisten
Alle Medikamente dieser Gruppe erweitern die Blutgefäße, vergrößern ihren Durchmesser und verhindern die Entstehung von Schlaganfällen. Sie sind sehr wirksam und werden von den Patienten gut vertragen. Sie verfügen über ein ziemlich breites Spektrum positiver Eigenschaften bei einer kleinen Liste von Kontraindikationen, was ihren aktiven Einsatz bei der Behandlung der arteriellen Hypertonie bei Patienten verschiedener klinischer Kategorien und Altersgruppen ermöglicht. Bei der Behandlung von Bluthochdruck sind Kalziumantagonisten die am häufigsten nachgefragte Kombinationstherapie.
Bei Bluthochdruck sollten nichtmedikamentöse Behandlungsmethoden strikt befolgt, blutdrucksenkende Medikamente täglich eingenommen und der Blutdruck gemessen werden.
Bei der Therapie sind keine „Atmer" erlaubt: Sobald der Druck wieder hohe Werte erreicht, sind die „Zielorgane" wieder angreifbar und das Risiko für Herzinfarkt und Schlaganfall steigt. Die Behandlung ist nicht auf einen Kurs beschränkt. Dies ist ein langer und schrittweiser Prozess, daher müssen Sie geduldig sein und sich strikt an die Empfehlungen von Experten halten, dann wird die Welt wieder in leuchtenden Farben erstrahlen und mit neuen lebensbejahenden Klängen erfüllt sein.


























